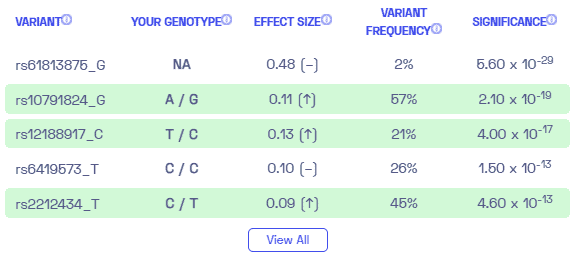
گزارش DNA ژنومیک سحابی برای اگزما
آیا اگزما ژنتیکی است؟ ما یک گزارش DNA را بر اساس مطالعه ای ایجاد کردیم که سعی داشت به این سوال پاسخ دهد. در زیر می توانید نمونه گزارش DNA را مشاهده کنید. برای دریافت گزارش DNA شخصیشده خود، توالییابی کل ژنوم ما را خریداری کنید!

اگزما چیست؟
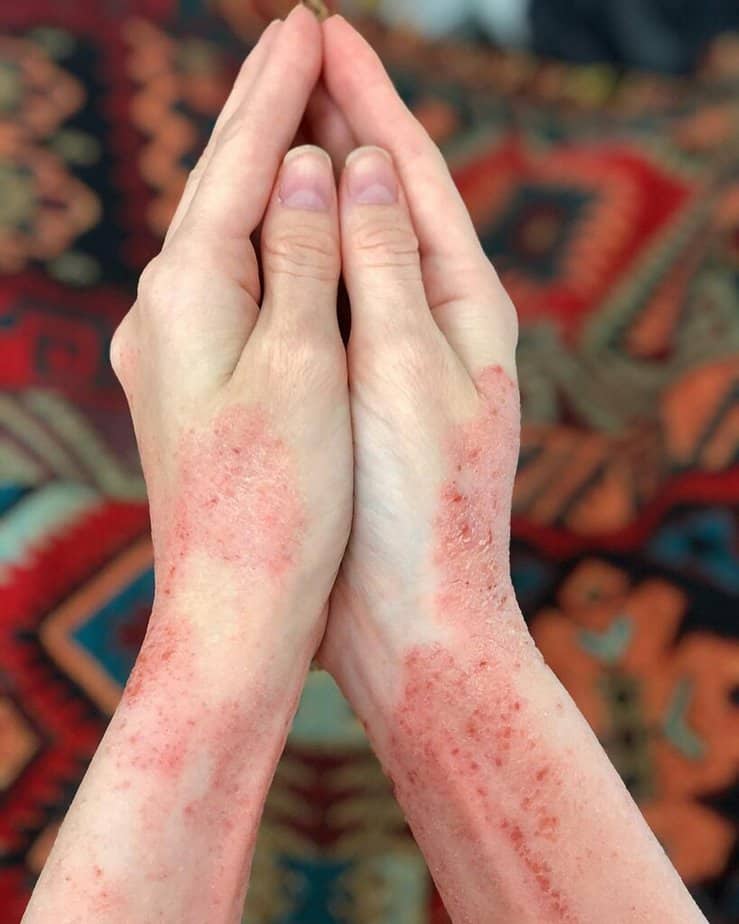
درماتیت اصطلاح عمومی برای هر نوع تحریک پوستی است. اگزما یا درماتیت آتوپیک نوعی پوست ملتهب طولانی مدت است که با پوست خشک و خارش دار مشخص می شود که همچنین ممکن است قرمز و متورم به نظر برسد یا مایع شفاف گریه کند. اگزمای آتوپیک مسری نیست.
درماتیت آتوپیک شایع ترین نوع اگزما است. اشکال دیگر عبارتند از درماتیت تماسی، اگزمای دیسیدروتیک، اگزمای نومولار، درماتیت سبورئیک و درماتیت استاز.
اگزما یک بیماری خود ایمنی است که زمانی ایجاد می شود که یک آلرژن از خارج از بدن سیستم ایمنی را فعال کرده و به سلول های سالم حمله می کند. در نتیجه، سلول های آسیب دیده ملتهب می شوند، که منجر به خشکی و خارش پوست می شود که مشخصه این بیماری است.
اگرچه ممکن است در هر زمانی ظاهر شود، این وضعیت به طور معمول از دوران کودکی شروع می شود و بسته به سن تغییر ظاهر می کند. در اکثر نقاط بدن در دوران نوزادی (کمتر از یک سالگی) شایع است.
این شامل صورت، پوست سر، دست ها و پاها می شود. در نوجوانان، زانوها و آرنج ها بیشتر تحت تاثیر قرار می گیرند. در بزرگسالان، بثورات روی گردن و پلک ها و همچنین زانوها و آرنج ها تأثیر می گذارد.
این می تواند در نوزادان بسیار شایع باشد، اما کودکان ممکن است با افزایش سن بهبود قابل توجهی داشته باشند.
اگرچه هیچ درمانی برای این بیماری وجود ندارد، گزینه های درمانی متعددی وجود دارد. بیشتر درمانها شامل استفاده موضعی برای کاهش علائم و کاهش التهاب پوست میشوند.
آیا اگزما یک بیماری ژنتیکی است؟
در بیشتر موارد، تعامل چندین ژن علاوه بر محرک محیطی، باعث ایجاد این بیماری می شود. در موارد نادر، به نظر می رسد یک تغییر ژنتیکی منفرد برای اگزما علت اصلی باشد.
کارت 11: این ژن پروتئینی را کد می کند که مسیرهای سیگنال دهی درگیر در توسعه و عملکرد لنفوسیت ها در سیستم ایمنی را روشن می کند. هنگامی که این ژن جهش پیدا می کند، سلول های T که از بدن در برابر عفونت محافظت می کنند، به درستی عمل نمی کنند. به طور خاص، آنها به مهاجمان خارجی به شدت پاسخ نمی دهند و در نتیجه سیستم ایمنی را ضعیف می کنند و منجر به عفونت های مکرر می شوند.
اگرچه کارشناسان معتقدند چندین ژن در این امر دخیل هستند، اما هر یک تنها خطر ژنتیکی کمی برای ابتلا به اگزمای آتوپیک دارند. آنها قوی ترین ارتباط را با یک جهش ژنتیکی مرتبط دانسته اند که بر توانایی پوست برای تشکیل یک سد محافظ سالم در برابر واکنش های آلرژیک و محرک ها تأثیر می گذارد.
FLG: این ژن در 20 تا 30 درصد افراد مبتلا به این بیماری در مقایسه با 8 تا 10 درصد از جمعیت عمومی جهش یافته است. پروتئینی به نام پروفیلاگرین، یک جزء ضروری پوست بیرونی را کد می کند. پوست سدی است که آب را در داخل نگه می دارد و مواد خارجی مانند سموم، باکتری ها و آلرژن ها را خارج می کند.
وقتی این ژن غیرطبیعی باشد، پروفیلاگرین بیش از حد کوتاه می شود، اثری که توانایی پروتئین را برای ایجاد ساختارهای اضافی در پوست کاهش می دهد. بدون مانع قوی، متخصصان بر این باورند که آلرژنها وارد پوست میشوند و پاسخ التهابی مشاهده شده در این بیماری را تحریک میکنند.
از آنجایی که همه افراد مبتلا به جهش FLG به اگزمای ژنتیکی مبتلا نمی شوند، به احتمال زیاد شرایط محیطی نیز در این امر نقش دارند.
سایر عوامل ژنتیکی احتمالاً در سد پوستی یا سیستم ایمنی نقش دارند.
تحقیقات فعلی در مورد اگزما
اگزما به موضوع مطالعه بسیاری از موسسات تبدیل شده است و تاکنون موارد زیادی کشف شده است. این مطالعه در سال 2018 بر مطالعات ژنتیکی که سعی در شناسایی ژنهای مسئول چندین بیماری از جمله اگزما داشتهاند، روشن میکند. دو سال قبل از آن، دانشمندان به ژنتیک و اپی ژنتیک درماتیت آتوپیک دست یافته بودند.
این مطالعه جامع بیشتر به جهشهای هیپومورفیک CARD11 در بیماری آتوپیک شدید میپردازد. هشت بیمار با جهشهای هتروزیگوت جدید در CARD11 تحت یک سری آزمایشها قرار گرفتند تا ارتباط بین اگزما و نوع جهش ژنتیکی مرتبط با آن مشخص شود.
درمانهای موضعی مانند نرمکنندهها و مرطوبکنندهها اثربخشی خاصی را در کنترل اگزما و جلوگیری از عود اگزما ثابت کردهاند. این مطالعه 2020 نتایج متفاوتی بر اساس تجربه موضوع در مورد اینکه مرطوبکنندهها چگونه به کاهش علائم اگزما آزاردهنده کمک میکنند، دارد.
از سوی دیگر، ارزیابی کتابخانه کاکرین از اثرات پروبیوتیک ها برای درمان اگزما ثابت کرد که استفاده از آنها تفاوت کمی در بیماران ایجاد می کند. بنابراین، آنها نتیجه می گیرند که استفاده از پروبیوتیک ها بر اساس شواهد نیست.
بیماران به طور کلی ادعا می کنند که از اگزمای خفیف دست رنج می برند، و دیگران ممکن است آن را شدید تصور کنند. واقعاً معیاری برای طبقه بندی شدت اگزمای دست وجود ندارد. با این حال، این نویسندگان یک طبقه بندی بر اساس دستورالعمل گروه درماتیت تماسی دانمارکی ایجاد کردند.
همهگیرشناسی
بر اساس گزارش شبکه آلرژی و آسم، اگزما 31.6 میلیون نفر را در ایالات متحده تحت تاثیر قرار می دهد. از این تعداد، 18 میلیون نفر به درماتیت آتوپیک (AD)، از جمله 9.6 میلیون کودک مبتلا هستند.
در سراسر جهان، 15 تا 20 درصد از کودکان و 1 تا 3 درصد از بزرگسالان تصور میشود که مبتلا به AD هستند.
به نظر میرسد که این بیماری به یک اندازه بر کودکان دختر و پسر تأثیر میگذارد، اما در کل زنان بالغ بیشتر از مردان به آن مبتلا هستند. گرچه به نظر می رسد این خطر در کودکان اسپانیایی تبار کمتر از سایر نژادها باشد، این بیماری بر افراد از هر نژاد و ملیت تأثیر می گذارد.
علائم
علائم اگزما برای هر بیمار متفاوت است. حتی ممکن است علائم مختلفی را در قسمت های مختلف بدن خود مشاهده کنید.
انجمن آکادمی پوست آمریکا علائم را بر اساس سن در وب سایت خود خلاصه می کند. یک علامت رایج خارش پوست است که می تواند از خفیف تا شدید متغیر باشد و اغلب در شب بدتر می شود و خواب را کاهش می دهد و بر کیفیت زندگی تأثیر منفی می گذارد. خاراندن باعث بدتر شدن شرایط پوستی می شود. علائم دیگری که باید به دنبال آنها باشید عبارتند از:
- پوست خشک و حساس
- پوست ملتهب و تغییر رنگ داده
- لکه های زبر، چرمی یا پوسته پوسته پوست
- تراوش یا پوسته شدن
- نواحی تورم
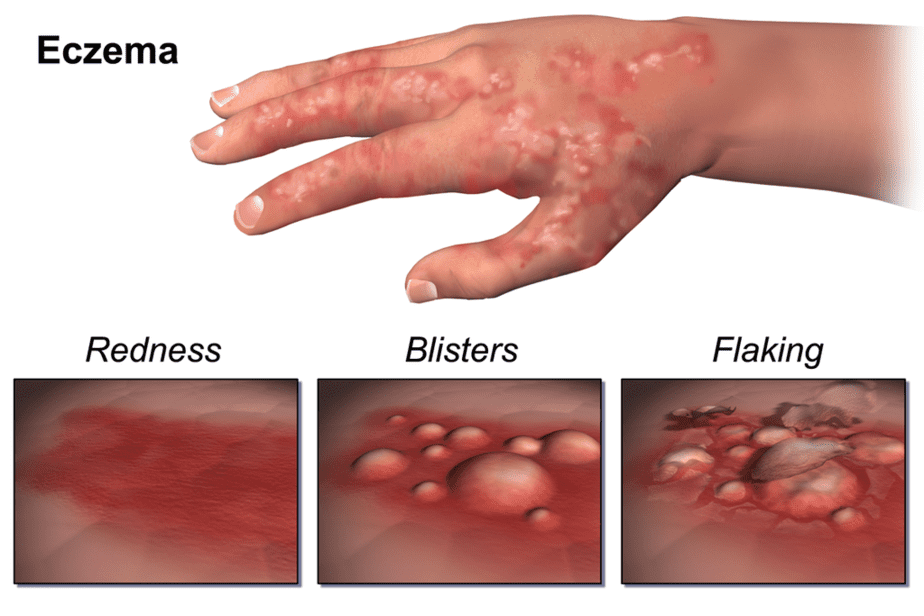
این وضعیت اغلب به صورت شعله ور شدن رخ می دهد، که در آن علائم برای مدتی وجود دارند و سپس به بهبودی می روند، زمانی که در آن هیچ علامتی وجود ندارد. برخی از بیماران بهبودی را تا چندین سال تجربه می کنند.
افراد مبتلا به اگزمای آتوپیک تمایل به سایر شرایط آلرژیک مانند آسم و تب یونجه دارند. آنها همچنین ممکن است در معرض خطر بیشتری برای عفونت های پوستی (هنگامی که خاراندن مکرر پوست را می شکند)، درماتیت تحریک کننده دست، و درماتیت تماسی آلرژیک باشند.
همچنین ممکن است خطر ابتلا به سایر اختلالات التهابی، از جمله بیماری التهابی روده (بیماری کرون و کولیت اولسراتیو)، آرتریت روماتوئید، و ریزش مو ناشی از یک واکنش ایمنی نادرست (آلوپسی آره آتا) افزایش یابد. علاوه بر این، کودکان ممکن است عوارض رفتاری مانند ADHD و افسردگی را تجربه کنند.
علل
اگرچه علت اگزما ناشناخته است، کارشناسان عمدتاً معتقدند که ترکیبی از عوامل ژنتیکی و محیطی (مانند زندگی با یک حیوان خانگی) است. این وضعیت زمانی ایجاد می شود که سلول های ایمنی در پاسخ به یک آلرژن خارجی فعال می شوند و باعث التهاب در پوست می شوند.
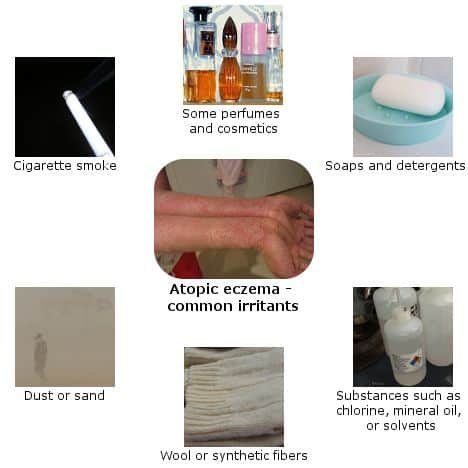
برخی از رایج ترین محرک های اگزما که توسط انجمن ملی اگزما فهرست شده اند عبارتند از:
- پوست خشک
- محرک هایی مانند
- فلزات (به ویژه نیکل)
- دود سیگار
- صابون ها و پاک کننده های خانگی
- عطرها
- پارچه های خاصی مانند پشم و پلی استر
- پمادهای ضد باکتری مانند نئومایسین و باسیتراسین
- فرمالدئید (در ضدعفونی کننده های خانگی یافت می شود
- برخی از واکسن ها
- چسب و چسب
- ایزوتیازولینون، یک آنتی باکتریال موجود در محصولات مراقبت شخصی مانند شامپوها
- کوکامیدوپروپیل بتائین (برای غلیظ کردن شامپوها و لوسیون ها استفاده می شود)
- پارافنیلن دیامین (در رنگ های چرم و خالکوبی های موقت و غیره استفاده می شود)
- فشار
دایرون از طریق ویکی پدیا CC-Attribution-Share Alike 3.0 Unported
بزرگترین عامل خطر در ابتلا به اگزما داشتن سابقه خانوادگی این اختلال یا سابقه آلرژی (از جمله آلرژی غذایی)، تب یونجه یا آسم است.
تشخیص
متخصصی که پوست و علائم شما را مشاهده می کند، اغلب این بیماری را تشخیص می دهد. پزشک به دنبال علائم کلاسیک قرمزی و خشکی خواهد بود. معمولاً این برای تشخیص کافی است. با این حال، در صورت نیاز به رد سایر بیماری ها یا داشتن نگرانی های دیگر، پزشک ممکن است آزمایش های دیگری را تجویز کند.
- تست پوستی آلرژی
- آزمایش خون برای بررسی علل بثورات که ممکن است با درماتیت نامرتبط باشند
- بیوپسی پوست برای تشخیص یک نوع درماتیت از نوع دیگر
رفتار
آیا اگزما در نهایت از بین می رود؟ همانطور که قبلا ذکر شد، این بیماری مزمن پوستی هیچ درمانی ندارد، اما بیماران می توانند آن را تحت کنترل داشته باشند. گزینه هایی برای درمان اگزما در دسترس هستند، اگرچه اثربخشی آنها بین بیماران متفاوت است. مدت زمان ماندگاری اگزما به درمان مداوم و پاسخ خاص بیمار بستگی دارد.
برخی تغییرات در برنامه روزانه و مراقبت از پوست ممکن است علائم شما را به میزان قابل توجهی بهبود بخشد. بسیاری از آنها بر روی مرطوب کردن پوست شما تمرکز می کنند.
- استفاده از دستگاه رطوبت ساز در محیط های خشک
- کرم ها و پمادهایی که رطوبت را در خود می گیرند مانند ژله نفتی
- استفاده از صابونهای ملایم، شویندهها و سایر محصولاتی که فاقد عطر، رنگ و الکل هستند. این محصولات معمولاً به عنوان “بدون عطر”، “هیپوآلرژیک” یا “برای پوست های حساس” برچسب گذاری می شوند.
- استفاده از محصولات پوستی حاوی سرامید
- مصرف بدون نسخه کرم ها و پمادهای کورتیزون و/یا آنتی هیستامین ها
- حمام های مخصوص مانند بلغور جو دوسر، آب نمک، سرکه و حمام سفید کننده
- پس از حمام کردن، به جای مالش، پوست را به آرامی خشک کنید
اگر مرطوب کننده و محصولات مراقبت از پوست بدون نسخه کافی نیست، یک متخصص مراقبت های بهداشتی ممکن است گزینه های زیر را که در کلینیک مایو خلاصه شده اند توصیه کند:
داروها
کرم های تجویزی: اینها معمولاً یک کرم یا پماد کورتیکواستروئیدی تجویزی هستند. مهم است که دستورالعمل ها را دنبال کنید زیرا استفاده بیش از حد ممکن است عوارض جانبی ایجاد کند، از جمله ترک هایی که ممکن است دائمی شوند.
سایر کرم ها ممکن است حاوی داروهایی به نام مهارکننده های کلسینورین باشند که بر سیستم ایمنی شما تأثیر می گذارد. افراد بالای 2 سال می توانند از این محصولات برای کمک به کنترل واکنش پوست استفاده کنند. هنگام استفاده از این محصولات باید از نور شدید خورشید دوری کنید.
آنتی بیوتیک ها: اگر پوست شما عفونت باکتریایی داشته باشد یا زخم های باز یا ترک های ناشی از خاراندن وجود داشته باشد، ممکن است پزشک کرم آنتی بیوتیک تجویز کند.
کورتیکواستروئیدهای خوراکی: این داروها موثر هستند اما به دلیل عوارض جانبی بالقوه جدی نمی توان آنها را طولانی مدت استفاده کرد. آنها معمولا فقط در شدیدترین موارد تجویز می شوند.
بیولوژیک: سازمان غذا و داروی آمریکا (FDA) به تازگی داروی تزریقی جدیدی را برای این بیماری به نام دوپیلوماب (دوپیکسنت) تایید کرده است. برای موارد شدیدی که به سایر گزینه های درمانی پاسخ نمی دهند استفاده می شود. مطالعات نشان داده است که اگر طبق دستورالعمل استفاده شود، بی خطر است. این بسیار گران است.
نور درمانی
اگر داروها مؤثر نباشند، پزشک شما ممکن است نوعی نور درمانی را توصیه کند که پوست را در معرض انواع مختلف نور قرار می دهد. یکی از گزینه ها فتوتراپی است که در آن پوست در معرض مقادیر کنترل شده نور طبیعی خورشید قرار می گیرد. اشکال دیگر شامل اشعه ماوراء بنفش مصنوعی A (UVA) و فرابنفش باند باریک B (UVB) است. این درمان ها را می توان به تنهایی یا همراه با دارو استفاده کرد.
عوارض جانبی این درمان شامل تسریع پیری پوست و افزایش خطر ابتلا به سرطان پوست است، بنابراین مهم است که در مورد این درمان با پزشک خود صحبت کنید. به دلیل این خطرات، به ندرت برای کودکان توصیه می شود و هرگز برای نوزادان ارائه نمی شود.
نوزادان و کودکان خردسال
برای نوزادان، گزینه های درمانی محدودتر است و ممکن است شامل موارد زیر باشد:
- شناسایی و اجتناب از محرک های پوستی، از جمله در لباس ها و شوینده های لباسشویی
- اجتناب از دمای شدید
- روانکاری پوست با روغن حمام، پماد یا کرم
اگر وضعیت بهبود نیابد، برخی از پزشکان اطفال ممکن است برای کمک، داروهای قوی تجویز کنند.
اگر این مقاله را دوست داشتید، باید پستهای دیگر ما را در کتابخانه تحقیقاتی سحابی، از جمله مواردی که پسوریازیس و آکنه را پوشش میدهند، بررسی کنید. همچنین ممکن است به وب سایت مؤسسه ملی سلامت علاقه مند شوید.
31 مارس 2023